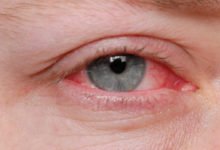
A psoríase, doença de pele crônica e não contagiosa, afeta 125 milhões de pessoas em todo o mundo, sendo caracterizada por lesões avermelhadas e descamativas, aparecem com maior frequência no couro cabeludo, cotovelos e joelhos. Para sensibilizar a população sobre essa causa, a OMS (Organização Mundial da Saúde) estabeleceu o Dia Mundial da Psoríase, em 29 de outubro. A data foi criada para ajudar a minimizar o preconceito sobre a doença que afeta 2% da população mundial.
Neste ano de 2019, os pacientes de psoríase, os profissionais da saúde e a Sociedade Brasileira de Dermatologia (SBD) têm mais um motivo comemorar: recentemente o Sistema Único de Saúde (SUS) incorporou os medicamentos imunobiológicos para o tratamento da psoríase moderada a grave, em adultos e crianças, que não respondem às terapias tradicionais.
Apesar de ser uma doença benigna e não contagiosa, as lesões provocadas pela psoríase geram um impacto significante na qualidade de vida e na autoestima do paciente, atrapalhando-o tanto fisicamente, quanto psicológica e socialmente”, afirma a dermatologista Claudia Marçal, membro da Sociedade Brasileira de Dermatologia e da Academia Americana de Dermatologia.
O problema é tamanho que, segundo a Fundação Nacional de Psoríase dos Estados Unidos (EUA), pessoas que vivem com a doença são duas vezes mais propensas a ter depressão do que o resto da população.
A característica mais marcante da psoríase é o impacto que a doença tem sobre o bem-estar físico e a qualidade de vida do paciente. “A psoríase é cercada de preconceito devido ao aspecto das lesões e o receio infundado que possa ser contagiosa. Não se trata de uma doença contagiosa e assim não há nenhum risco para as pessoas que convivem com o paciente de psoríase”, destaca Palma.
Por ser uma doença caracterizada por lesões avermelhadas e descamativas, isto faz com que algumas pessoas que possuem a doença, se isolem devido à aparência dos ferimentos e vergonha. Além de não ser uma doença transmissível, ela tem tratamento”, afirma o dermatologista Gustavo Saczk.
O desconhecimento sobre a doença pode ter enorme repercussão tanto em relação ao bem-estar físico quanto ao bem-estar emocional. Muitas vezes ocorre isolamento social decorrente do constrangimento relacionado às lesões”, afirma Ricardo Romiti, dermatologista coordenador do Ambulatório de Psoríase do Hospital das Clínicas.
O médico, que também coordena a Campanha Nacional de Psoríase da SBD, destaca que muitas pessoas não sabem, por exemplo, o fato de a psoríase não ser contagiosa. Muitos acreditam que abraçar ou mesmo conviver com a pessoa que tem psoríase possa transmitir a doença — o que não é verdade.
A SBD reforça a luta contra o preconceito e a necessidade constante de esclarecimentos sobre as suas manifestações. “Essa situação delicada que leva a pessoa com psoríase ao isolamento social precisa ser mudada. A Campanha Nacional de Conscientização da Psoríase da SBD, veiculada nas redes sociais da Sociedade, tem um papel muito importante na luta contra o preconceito”, afirma Ricardo Romiti.
Entenda sobre a doença
Mas afinal, o que é a psoríase? Classifica-se a psoríase como uma doença inflamatória que acomete a pele e as articulações de cerca de 2% da população mundial. De causa multifatorial, inicia-se geralmente na faixa dos 20-30 anos de idade e tende a persistir por toda a vida com períodos de melhora e piora. Além disso, possui gatilhos que podem agravar o quadro, como estresse, tempo frio, fumo, infecções, banhos longos e quentes e uso de algumas medicações.
“As dicas para melhorar o quadro incluem hábitos de vida saudáveis, uso de hidratantes, banhos de sol moderados e evitar o traumatismo da pele, como o hábito de cutucar ou arrancar as escamas que se formam sobre a pele, além de se consultar com o dermatologista periodicamente”, explica Ricardo Romiti,
O tipo de psoríase mais comum é a forma em placas. No geral, são lesões avermelhadas e elevadas, com escamas esbranquiçadas na sua superfície. “As escamas acabam se espalhando pelo vestuário, roupa de cama e ao redor de quem manifesta o quadro. Coceira e dor associada a rachaduras na pele podem ser muito debilitantes”, afirma Sergio Palma, presidente da SBD.
Os locais mais atingidos são o couro cabelo, cotovelos e joelhos, e as costas, podendo também aparecer em outras regiões do corpo como nas unhas (ungueal), mãos e pés (palmo-plantar) e articulações (artropática ou artrite psoriásica). Existem também variantes graves com a formatação de lesões com pús (pustulosa) e aquelas que se espalham por todo corpo (eritrodérmica).
“Muitas vezes a psoríase pode ser confundida com alergias de pele ou micoses, levando a tratamentos ineficazes e inadequados que podem piorar o quadro. Portanto, em caso de qualquer lesão suspeita da doença é necessário procurar um médico dermatologista associado à SBD para realizar uma avaliação completa, solicitar os exames adequados e discutir as melhores formas de tratamento”, esclarece Sergio Palma.
Sobre a liberação dos imunobiológicos no SUS
Recentemente, o SUS incorporou uma série de tratamentos biológicos ao grupo de medicações oferecidas de forma gratuita pelo sistema. A partir de outubro de 2019, os medicamentos imunobiológicos para o tratamento da psoríase serão distribuídos oficialmente pela rede pública no Brasil. Os imunobiológicos entraram neste mês para a lista de produtos de alto custo fornecidos pelo governo em casos graves da doença. Eles são injetados na pele e conseguem em alguns casos deixar a pessoa sem nenhuma lesão. Só não eram populares pelo seu alto custo, chegando a mais de R$ 100 mil por paciente por ano. Para especialistas, esta é uma grande conquista na saúde.
“Um novo horizonte se abre para pacientes que tratam psoríase em nosso país. Antes reservado apenas para pacientes particulares ou para alguns planos de saúde, os medicamentos imunobiológicos serão distribuídos oficialmente a partir deste mês pela rede pública. Eles são indicados para pacientes que apresentam psoríase moderada a grave e são aplicados por via subcutânea, como a insulina no caso dos diabéticos. A melhora no tratamento é surpreendente, para pacientes que usavam apenas cremes ou alguns medicamentos que poderiam causar efeitos colaterais graves, como alterações no fígado. Com os imunobiológicos, estes pacientes podem chegar a ficar livres das lesões, aplicando as injeções algumas vezes no ano, apenas”, explica o dermatologista Gustavo Saczk.
O tratamento da psoríase depende essencialmente da forma da doença e da extensão do quadro. Casos leves são tratados com medicamentos tópicos, como cremes e xampus. Para o tratamento da psoríase moderada a grave são usados a Fototerapia (banhos de luz ultravioleta) e medicações orais sistêmicas. Caso o paciente não melhore com as etapas de tratamentos anteriores ou apresentem alguma restrição ao seu uso, indica-se os medicamentos imunobiológicos.
Durante o maior e mais importante congresso da dermatologia Brasileira, o 74° Congresso da Sociedade Brasileira de Dermatologia, em setembro, a SBD recebeu a notícia da liberação dos medicamentos imunobiológicos para tratamento da doença no SUS, uma luta dos pacientes com psoríase e dermatologistas ao longo de 1 década. No entanto, a disponibilização dos medicamentos biológicos não ocorre de forma automática, precisando de alguns trâmites burocráticos no Ministério da Saúde para que os imunobiológicos possam finalmente ser prescritos pelo médico.
“Ao que tudo indica a espera não será longa, pois há poucos dias saiu o código do Ministério da Saúde para começar a liberar as medicações. Agora só estamos aguardando a adequação das Secretarias estaduais de saúde para começarem o fluxo de fornecimento”, explica Claudia Maia, médica dermatologista da SBD. Claudia Maia. “Os biológicos são uma nova geração de medicamentos para o tratamento da psoríase moderada a grave. São tratamentos altamente específicos e eficazes no controle da enfermidade, quando o paciente já não responde às mediações tradicionais. O médico dermatologista precisa avaliar com atenção caso a caso para indicar o melhor tratamento”, reforça.
A partir de agora, com o novo protocolo de tratamento da doença, passam a ser regulados a forma de acesso dos pacientes à medicação gratuita na rede pública, os critérios para fechamento de diagnóstico, a exigência de que gestores do SUS observem as normas e a obrigação de que os médicos informem ao paciente, ou seu responsável legal, sobre os potenciais riscos, benefícios e efeitos adversos relacionados ao uso das medicações citadas. Entenda mais sobre o assunto: https://bit.ly/2mnJlvt.
Teste os seus conhecimentos sobre a doença
Para entender melhor o assunto, confira uma série de perguntas respondidas pelo dermatologista Ricardo Romiti e que testará seus conhecimentos sobre psoríase.
Quais as regiões do corpo que são afetadas pela doença?
Existem vários tipos de psoríase, que se apresentam de formas diferentes. A psoríase em placa é a forma mais comum da doença e é caracterizada por placas cobertas por escamas brancas na pele. Pode ocorrer em qualquer região do corpo, porém é mais frequente no couro cabeludo, tronco, cotovelos e joelhos.
Essa doença tem cura?
Psoríase não tem cura, mas uma série de tratamentos pode controlar o quadro e reduzir drasticamente a inflamação e a formação das placas, regulando a aparência da pele. Um paciente com psoríase leve tem maior probabilidade de ser tratado com terapia local, com uso de cremes e pomadas. Para os casos moderados e graves, há outros tipos de tratamentos, desde imunossupressores (que atuam no sistema imunológico diminuindo a inflamação de uma forma global) a medicamentos mais modernos como os biológicos, com a possibilidade de melhorar rapidamente os sinais e sintomas da doença em até 90%.
Um machucado pode se tornar psoríase?
Sim. Alguns fatores podem desencadear o aparecimento de psoríase nas pessoas predispostas à doença, dentre eles, traumatismos como feridas, machucados, queimaduras de sol ou outras de natureza física, química, elétrica, cirúrgica ou inflamatória. Outros fatores como certas medicações, infecções e mesmo o estresse podem agravar o quadro.
O paciente com psoríase pode se expor ao sol?
Sim. É uma recomendação aos pacientes com psoríase que se exponham de forma orientada ao sol, pois ele é um aliado do tratamento. A exposição durante períodos adequados pode ser útil na melhora do quadro. O tempo de exposição e a frequência dos banhos de sol deverá ser orientado pelo seu médico dermatologista.
A pessoa pode ir à praia ou piscinas coletivas?
Com toda certeza! A doença não é contagiosa. E, ao contrário do que pode parecer, a exposição ao sol e o banho de mar podem ajudar a manter a pele saudável e a psoríase sob controle. O fato de os pacientes não frequentarem esses ambientes muitas vezes resulta do constrangimento provocado pela aparência das lesões, gerando isolamento social e diminuição da qualidade de vida.
As variações climáticas são fator para o desencadeamento da doença?
O clima frio, associado a outros fatores comuns ao inverno, como ar seco e exposição reduzida à luz solar, também pode ser um fator complicador para a psoríase.
A psoríase tem relação com o psicológico do paciente?
Em alguns pacientes que possuem predisposição à doença, o estresse pode agravar o quadro de psoríase, porém, esta não é a principal causa da doença. Ao mesmo tempo, as crises de psoríase podem estressar o paciente, intensificando ainda mais o quadro.
Psoríase é apenas um problema da pele?
Não, a psoríase é uma doença imunológica que se manifesta principalmente na pele. Pacientes com psoríase podem também desenvolver a chamada artrite psoriásica, doença que acomete as pequenas e grandes articulações. Além disso, formas mais graves da doenças estão muitas vezes associadas à obesidade, hipertensão, diabetes e aumento do colesterol.
Como surgem as manchas vermelhas
De acordo com a dermatologista Claudia Marçal, a psoríase é uma inflamação que ocorre quando os anticorpos começam a agredir os queratinócitos, células produtoras da proteína morta responsável por formar a camada protetora da pele. Em resposta a essa agressão, os queratinócitos começam a se proliferar, multiplicando-se de maneira muito mais rápida e assim favorecendo a formação de crostas.
“Além disso, há a dilatação dos vasos sanguíneos, que leva ao surgimento de manchas vermelhas. Posteriormente, ainda ocorre um processo de micropontos de sangramento no local, chamado de orvalho sangrento, devido a remoção dessas crostas que se formaram durante o processo inflamatório”, explica a médica. “Dessa forma, a psoríase é categorizada como uma doença autoimune, sendo causada então principalmente devido à predisposição genética. Porém, outros gatilhos também podem agravar a doença, como fatores ambientais e, principalmente, o estresse.”
Por ter grande influência genética, a psoríase é considerada uma doença crônica, ou seja, que não possui cura, acompanhando o paciente durante toda a vida. Porém, a doença pode ser controlada através de cuidados que serão indicados de acordo com a gravidade do quadro. “A psoríase possui um índice de gravidade chamado de PASI (Psoriasis Area and Severity Index), que, a partir da avaliação da porção de pele e das áreas acometidas pela doença, concederá um placar para ajudar na determinação de um tratamento específico para aquele paciente.
Formas de tratamento
A dermatologista Christiane Ribeiro, que também é membro da Sociedade Brasileira de Dermatologia, ressalta que apesar de não ter cura, há diversos tratamentos para controlar e melhorar a qualidade de vida das pessoas afetadas pela doença. “Os tratamentos têm como objetivo reduzir a velocidade deste processo de crescimento das células da pele. A dermatologia oferece hoje opções para o combate aos sintomas da psoríase”, ressalta a especialista.
“Não é possível detectar a psoríase através de exames de sangue, por isso o diagnóstico geralmente é clínico, ou seja, feito na consulta com o dermatologista. As placas ou lesões avermelhadas e a descamação da pele causadas pela psoríase são bastante características, mas, em apresentações menos comuns da doença onde haja dúvidas em relação ao diagnóstico, uma biópsia pode ser feita para a confirmação da suspeita”, afirma Dr Gustavo.
“O paciente apresenta placas avermelhadas e descamativas pelo corpo. Mas em alguns casos, a pessoa pode ter acometimento apenas de regiões bem específicas, como mãos e pés, couro cabeludo ou unhas. Por isso é extremamente importante que, ao se desconfiar de ter psoríase, consultar um dermatologista, pois este é o profissional mais indicado para fazer o diagnóstico desta doença.”
“A psoríase é uma doença autoimune relacionada com o sistema imunológico, que pode estar relacionada com a suscetibilidade genética ou mesmo com fatores ambientais. Ela é causada por uma desregulação de mediadores chamados interleucinas, que causam um aumento localizado na produção de pele.”
Diagnóstico precoce evita complicações
A médica ressalta que atualmente, dispomos de um recurso muito importante para evitar o problema articular da psoríase, com o diagnóstico precoce da artrite psoriática através da ultrassonografia de alta frequência e também de estudos do aparelho ungueal, conforme explica.
“Desta forma, podemos prevenir as manifestações articulares, as quais muitas vezes precedem as manifestações cutâneas. Muitas vezes os pacientes podem ter apenas essas manifestações da doença, sem lesões de pele e com esse ultrassom podemos ter uma diagnóstico mais preciso”, ressalta a dermatologista.
Um dos tratamentos indicados também é a Fototerapia técnica baseada na emissão de raios ultravioletas (UVA e UVB) artificiais, que ajuda a minimizar os sintomas e podem ser feitas em consultórios médicos.
Há também a terapia sistêmica, que consiste na ingestão de medicamentos imunossupressores que regulam o excesso de multiplicação celular. Outra forma de minimizar os sintomas são os tratamentos tópicos, por meio da aplicação de cremes e pomadas nas regiões afetadas. E por fim, utilizar cremes e pomadas de cortisona e expor a pele a pequenas quantidades de luz natural podem atenuar os sintomas da doença.
“Esta é uma doença que pode surgir a qualquer momento da vida, mas caso o paciente esteja antes dos 30 anos ou depois dos 50, a atenção deve ser redobrada. É fundamental contar sempre com o diagnóstico de um médico dermatologista nestas situações”, finaliza a dermatologista.
Geralmente, o tratamento envolve a hidratação do local afetado, o uso tópico de corticoides e substâncias à base de vitamina D, biológicos injetáveis e medicações orais”, destaca a Dra Claudia. Tratamentos mais recentes como fototerapia, terapia sistêmica convencional e terapia biológica também são opções terapêuticas que podem ajudar no controle da psoríase.
Mas a Dra. Claudia reforça que o tratamento escolhido dependerá do grau das inflamações provocadas pela doença. Em casos mais leves, por exemplo, a hidratação da pele combinada ao uso de medicamentos tópicos apenas nos locais lesionados e a exposição diária ao sol já são suficientes para melhorar o quadro clínico e promover o desaparecimento dos sintomas. Já em casos moderados, é necessário o tratamento com exposição à luz ultravioleta A, chamado de PUVAterapia.
“Esta modalidade terapêutica combina o uso de medicamentos que aumentam a sensibilidade da pele à luz com a exposição à luz ultravioleta A (UVA), geralmente em uma câmara emissora desse tipo de luz, luz. Esse tratamento também pode ser feito com UVB, que possui menos efeitos colaterais, e pode ser associado à fototerapia e medicação via oral”, explica. Por fim, em caso mais graves, a dermatologista comenta que é necessário iniciar tratamentos com medicação via oral ou injetáveis.
Com Assessorias