Desde 2020 e da pandemia de Covid-19, a formação de coágulos sanguíneos tem sido apontada como umas das complicações mais preocupantes causadas pela infecção. Com o objetivo de esclarecer dúvidas sobre a ocorrência de trombose em pacientes com Covid-19, ou aqueles que já tiveram a doença, a Daniela Palheiro, médica hematologista e pesquisadora da Fundação Oswaldo Cruz, responde perguntas sobre o tema, incluindo causas, medidas de prevenção e tratamento.
Segundo ela, o aumento do risco de trombose se dá por diversas causas, como inflamação sistêmica. A Covid-19 pode desencadear uma resposta inflamatória excessiva no corpo, conhecida como “tempestade de citocinas”, afetando a função do sistema de coagulação e favorecendo a formação de coágulos.
“Os coágulos sanguíneos, também chamados de trombos, prejudicam a circulação, podendo levar a complicações graves, como ataques cardíacos, derrames e embolia pulmonar. Outro fator importante é a lesão endotelial causada pelo vírus nas células que revestem os vasos sanguíneos, o que também favorece a formação de coágulos”, esclarece.
Quais grupos de pacientes com Covid-19 têm um risco particularmente elevado de trombose?
Pacientes hospitalizados em estado grave apresentam risco mais elevado de desenvolver trombose, devido a vários fatores, incluindo inflamação, imobilização prolongada, intervenções médicas invasivas e maior exposição a fatores de risco. Além disso, pacientes com doenças cardiovasculares pré-existentes, como doença cardíaca coronária, hipertensão arterial e insuficiência cardíaca, e pacientes com comorbidades, como diabetes, obesidade e neoplasias, idosos e mulheres grávidas também estão entre os grupos de risco.
Quais são os sintomas de trombose que os pacientes com Covid-19 ou que já tiveram a doença devem ficar atentos?
Os sintomas de trombose variam dependendo do local onde o coágulo sanguíneo se forma. É importante observar que os sintomas de trombose em pacientes com Covid-19 ou em pessoas que já tiveram a doença são semelhantes aos sintomas de trombose em outras situações.
Quadros de trombose venosa profunda (TVP) nas veias das pernas ou braços podem levar a inchaço, dor ou sensibilidade, vermelhidão, ou sensação de calor na área afetada. No caso da embolia pulmonar (EP), que ocorre quando um coágulo é transportado até os pulmões por meio da circulação, os sintomas podem ser súbitos e graves, como falta de ar intensa, dor no peito, tosse com sangue e batimento cardíaco acelerado.
Quais são as medidas de prevenção adotadas em pacientes com Covid-19 para evitar o risco de trombose?
Durante a pandemia, muitos hospitais adotaram protocolos de anticoagulação profilática para pacientes hospitalizados com Covid-19, especialmente aqueles em estado grave, incluindo a administração de doses baixas de anticoagulantes, como heparina de baixo peso molecular, para reduzir o risco de formação de coágulos.
Em casos de pacientes que não podiam receber heparina, dispositivos de compressão pneumática intermitente eram usados para ajudar a prevenir a formação de coágulos em pacientes com Covid-19 que estavam imobilizados ou tinham risco elevado de trombose.
Além disso, os profissionais de saúde avaliam o risco de trombose em paciente com Covid-19, com base em fatores como idade, histórico médico, gravidade da doença e presença de outras comorbidades. Pacientes de alto risco para trombose podem precisar de profilaxia após a alta hospitalar.
Como é feito o tratamento de pacientes com Covid-19 que desenvolvem trombose?
O tratamento padrão para a trombose envolve o uso de anticoagulantes, como heparina de baixo peso molecular, ou anticoagulantes orais diretos por 3 a 6 meses. Durante a COVID-19 uso de antagonistas de vitamina K é dificultado por interações com outros medicamentos, que podem interferir na eficácia e segurança, por isso em geral não são a primeira escolha.
Os anticoagulantes ajudam a prevenir a formação de coágulos adicionais e reduzem o risco de complicações pós-trombóticas. Além do tratamento específico da trombose, os pacientes podem precisar de oxigênio suplementar, tratamento direcionado para complicações respiratórias ou cardiovasculares associadas à doença.
Os pacientes que se recuperaram da Covid-19 ainda apresentam risco elevado de trombose após a infecção aguda?
Pacientes com Covid-19 com complicações tromboembólicas têm maior risco de morte e podem ter a qualidade de vida afetada negativamente mesmo após a recuperação. Além disso, dados recentes relatam que o risco de tromboembolismo permanece alto até seis meses após a infecção por Covid-19. Pesquisas estão em andamento para estudar o risco de trombose a longo prazo em pacientes que tiveram Covid-19.
Quais são as recomendações para o acompanhamento a longo prazo de pacientes com histórico de trombose relacionada à Covid-19?
Os pacientes que sofreram trombose relacionada à Covid-19 devem continuar a fazer visitas médicas regulares para monitorar sua saúde cardiovascular. Durante as consultas, o médico pode fornecer orientações sobre tratamento e prevenção de tromboses e suas consequências. Uma medida importante para evitar a síndrome pós-trombótica em pacientes com histórico de TVP é o uso de meias elásticas de média compressão.
Esta é uma medida simples que diminui sintomas como dor crônica, edema, alterações na colocação da pele, veias varicosas e úlceras no membro. Exames de sangue e imagem periódicos também podem ser realizados para monitorar a saúde dos pacientes. A adoção de um estilo de vida saudável, incluindo dieta equilibrada, atividade física regular, abstenção do tabaco e do álcool em excesso, podem ajudar a reduzir o risco de trombose e melhorar a saúde cardiovascular.
Há alguma relação entre a vacina de Covid-19 e casos de trombose?
As vacinas para Covid-19 Astrazeneca e Janssen que usam adenovírus foram relacionadas a um fenômeno muito raro de trombose com trombocitopenia após a primeira dose, também conhecido como VITT, de causa completamente diferente das tromboses usuais. A doença se desenvolve a partir da produção de anticorpos que podem levar a trombose em lugares incomuns, como vasos cerebrais e abdominais até 30 dias depois da vacinação.
No entanto, no início da campanha de vacinação em 2021, estudos mostraram que o risco de desenvolver trombose após tomar a vacina era muito menor que após contrair Covid-19. As vacinas desempenharam papel crucial na redução da mortalidade e dos casos graves de Covid-19 no Brasil e no mundo.
Em relação ao risco de desenvolver trombose após vacinação, os trabalhos não mostraram risco aumentado, mesmo após vacinas de RNA bivalentes para Covid-19, usadas atualmente. Vale ressaltar que pacientes que já tiveram trombose por outros motivos não tem risco aumentado para desenvolverem VITT, e, portanto, não apresentam contraindicação para vacinação.
Trombose em pacientes com câncer: entenda relação e fatores de risco
O tromboembolismo venoso é uma das principais complicações que podem acometer pacientes oncológicos, sendo a segunda maior causa de morte entre esses indivíduos e ficando atrás somente do próprio câncer. Apesar da gravidade e alta incidência, muitas pessoas ainda desconhecem os fatores de risco da trombose, seus principais sinais clínicos e formas de prevenção.
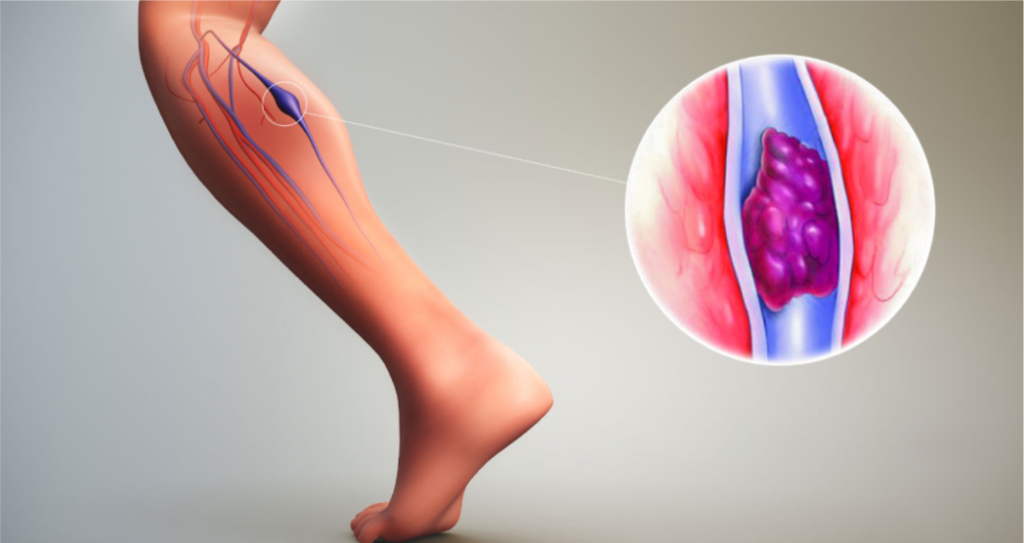
Daniel Dias Ribeiro, médico hematologista, doutor em Epidemiologia Clínica pela Leiden University Medical Center, na Holanda, e diretor do Laboratório São Paulo, de Belo Horizonte (MG), explica que a trombose ocorre quando o sangue coagulado, denominado trombo, acaba obstruindo a passagem sanguínea no corpo humano. O tipo mais comum de trombose é a trombose venosa profunda (TVP), que costuma se manifestar nos membros inferiores e causa inchaço, vermelhidão e calor no local afetado.
Ribeiro esclarece que, em determinados casos, o trombo pode se desprender e se deslocar através da circulação sanguínea até uma das artérias do pulmão, causando a embolia pulmonar (EP). Os sintomas da EP são falta de ar, dor no peito ao tossir ou inspirar profundamente e palpitações, sendo uma das causas mais frequentes de morte súbita. Devido a gravidade da trombose e suas complicações, profissionais de saúde de todo o mundo promovem no dia 13 de outubro o Dia Mundial da Trombose, com o objetivo de alertar a população sobre os perigos da doença.
Os fatores de risco para a trombose incluem o uso de anticoncepcionais orais com estrógenos, cirurgias, obesidade, sedentarismo, hipertensão, diabetes e idade avançada. “Além desses fatores, pacientes com câncer devem ficar ainda mais atentos aos sintomas da trombose, uma vez que cerca de 20% a 30% dos casos da doença acometem pacientes oncológicos”, afirma o médico hematologista.
De acordo com Ribeiro, isso ocorre pois o paciente com câncer apresenta maior probabilidade de desenvolver distúrbios de coagulação. Além disso, o tipo de tumor e o tratamento implementado podem influenciar no risco de desenvolvimento de trombose. “Casos de tromboembolismo costumam ser mais frequentes em pacientes com câncer de pâncreas, intestino, cérebro e pulmão. Alguns quimioterápicos também podem aumentar o risco de complicações vasculares”, aponta.
A trombose em pacientes com câncer pode causar internações e atrasar o tratamento oncológico. Por isso, Ribeiro ressalta que a trombose é uma doença prevenível, podendo ser evitada a partir da adoção de um estilo de vida saudável, com prática de exercícios e alimentação balanceada. “No caso do paciente com câncer, o médico deve avaliar a necessidade de utilizar outros medicamentos para prevenir a ocorrência de trombose”, afirma.
O tratamento da trombose é realizado com base no uso de anticoagulantes, que impendem a formação de novos trombos nas veias sanguíneas. Segundo o médico hematologista, é essencial que pacientes com câncer, seus acompanhantes e a sociedade como um todo tenham conhecimento dos fatores de risco e sinais clínicos da trombose, pois pode auxiliar no diagnóstico rápido e tratamento da doença.
Trombose arterial: pacientes com diabetes tipo 2 têm risco aumentado
Especialista destaca importância de hábitos saudáveis na prevenção da doença que deve ser diagnosticada precocemente
A trombose arterial, também denominada de Doença Arterial Obstrutiva Periférica (DAOP), é uma condição causada pela formação de coágulos sanguíneos nas artérias, vasos que transportam o sangue oxigenado do coração para o corpo. Um estudo publicado no Journal of the American College of Cardiology, em 2019, apontou que pacientes com diabetes tipo 2 têm um risco aumentado de desenvolver trombose arterial em comparação com pacientes sem diabetes. Além disso, os coágulos formados comprometem o fluxo sanguíneo podendo levar a complicações como embolia pulmonar, infarto ou Acidente Vascular Cerebral (AVC).
O médico cirurgião endovascular Fábio Henrique Ribeiro de Souza, do Hospital Encore, parte do grupo Kora Saúde, afirma que é necessário estar atento aos primeiros sintomas para evitar a evolução da doença. “A oclusão dos vasos sanguíneos faz com que, inicialmente, o sangue não chegue nas extremidades das pernas, causando sintomas como dor, esbranquiçamento da pele, perda de pelos, atrofia (diminuição do tamanho da perna) e úlceras (feridas)”, detalha.
O diagnóstico de DAOP deve ser feito com um cirurgião vascular após o surgimento dos primeiros sintomas. Em casos mais brandos, o tratamento pode ser feito com medicamentos antiplaquetários, que afinam o sangue. Em casos mais severos, pode ser necessário a realização de pontes cirúrgicas ou colocação de stents endovasculares.
“Na modalidade endovascular, a artéria é puncionada com uma agulha e anestesia local e, por meio dela, é colocado um stent no segmento ocluído restabelecendo o fluxo sanguíneo. Já na cirurgia aberta, é realizada uma ponte, na qual o segmento da artéria que está saudável é conectado à parte ocluída, criando um “atalho” para o sangue fluir por toda a perna”, explica o especialista.
Em casos mais extremos, pode ser necessária a amputação quando há infecção extensa e/ou o comprometimento muito significativo do suprimento sanguíneo do membro. “Geralmente, esta conduta só é adotada nos casos em que a doença avançou por um longo período de tempo ou quando um paciente se nega a melhorar seus hábitos mesmo após o diagnóstico. Por isso, é tão importante o acompanhamento médico, para que casos extremos sejam evitados”, conclui o cirurgião.
De acordo com o médico, normalmente, o entupimento das artérias está associado à aterosclerose, presença de placas de gordura nos vasos que causam a obstrução. Dessa forma, além dos pacientes com diabetes, pessoas com mais de 70 anos, tabagistas e portadores de colesterol alto, ou hipertensão arterial sistêmica são mais suscetíveis à doença.
“A melhor forma de se prevenir é controlar os fatores de risco da doença com bons hábitos como praticar exercícios, ter uma boa alimentação, cessar o tabagismo e controlar doenças como diabetes e pressão alta”, afirma Fábio Henrique.
Com Assessorias