Quando falamos em Aids muitas coisas nos vêm à mente. O tabu e o preconceito relacionados aos pacientes acometidos pela patologia e, até mesmo, as mortes de grandes artistas contemporâneos, como as dos cantores Freddy Mercury, Cazuza e Renato Russo, que foram vítimas da doença em uma época em que a epidemia se alastrava de forma vertiginosa em todo o mundo, são temas que ainda têm um grande impacto emocional em todos nós.
Para desmistificar o assunto e esclarecer a população sobre os principais meios de exposição ao vírus HIV, causador da doença, e os métodos preventivos disponíveis, no dia 1 de dezembro é celebrado o Dia Internacional da Luta contra a Aids. A data foi instituída em 1987 pela Organização Mundial da Saúde (OMS), com o apoio da Organização das Nações Unidas (ONU).
No Brasil, desde 1988, o Ministério da Saúde aproveita a ocasião para promover ações de conscientização relacionadas a esta que ainda é uma das doenças mais letais que conhecemos. A data existe para a promoção de ações que levem conhecimento e informações sobre o HIV/Aids à população, além de fomentar a luta contra a transmissão e o adoecimento.
A doença que dominou as manchetes nos anos 80 e 90 continua tendo relevância. No Brasil, o medicamento AZT, responsável pelo tratamento da doença, começou a ser distribuído pelo SUS em 1995, causando uma verdadeira revolução na epidemia que se alastrava. Como a maioria dos acometidos eram homossexuais, a Aids ficou popularmente conhecida como o “câncer gay”.
Atualmente, a epidemia de Aids se concentra nas populações mais vulneráveis, e cresce especialmente na população jovem. De acordo o Ministério da Saúde, nos últimos 12 meses o aumento de novas incidências foi de três vezes em relação ao período anterior, principalmente em jovens LGBT entre 15 e 18 anos. Dados apontam que, entre 2007 e 2016, foram registrados mais de 136 mil novos casos de infecção por HIV no País.
Pesquisa Nacional de Saúde do Escolar (Pense), divulgada pelo IBGE e realizada com estudantes do nono ano do ensino fundamental, mostrou que 33,8% dos entrevistados, jovens entre 13 e 17 anos de vida sexual ativa, não haviam utilizado o preservativo em sua última transa, o que é extremamente preocupante.
Uma mudança de vida para sempre
Com o fim da epidemia da Aids houve uma diminuição das campanhas voltadas para esse assunto, a camisinha passou a ser encarada unicamente como método contraceptivo, não como método preventivo de doenças sexualmente transmissíveis (DST).
A principal via de transmissão do HIV, é, sem dúvida, a prática de qualquer relação sexual sem proteção, independentemente de haver ou não penetração. Nesse cenário, a melhor forma de prevenção ainda é o uso da camisinha, embora o seu uso esteja ficando cada vez mais impopular, principalmente entre os jovens brasileiros.
Segundo especialistas, a falta de informação e de preocupação, a não utilização de preservativos e a banalização da doença contribuem para o aumento da transmissão do HIV e de outras IST’s. Na prática, a eficácia da medicação dá uma falsa ideia de que os riscos de contaminação também diminuíram ao longo dos anos. As informações são de 2015, mas ainda são bastante atuais.
Quando procurar um infectologista?
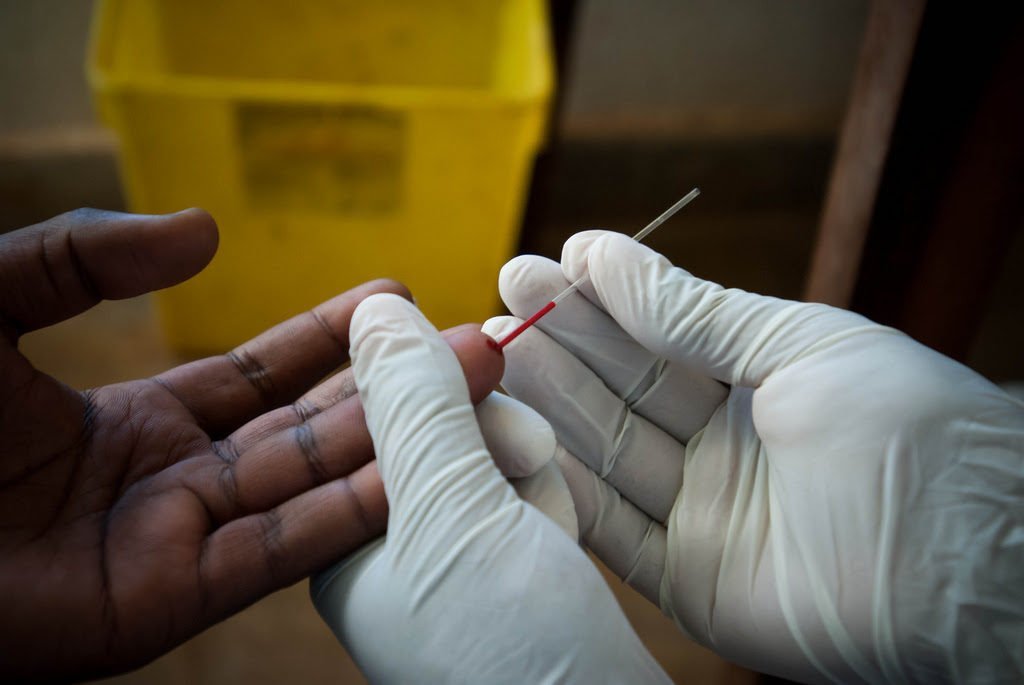
No caso de exposição ao risco de contágio, é recomendado que um médico seja imediatamente consultado. Para o diagnóstico, é necessário um exame de sangue ou da mucosa bucal para detecção dos anticorpos. A primeira etapa consiste em um teste rápido (anti-HIV) e, em caso de resultado positivo, realiza-se o Western Blot ou ELISA para a confirmação.
Uma vez detectado o HIV, um infectologista deve ser acionado e o tratamento iniciado imediatamente. Em geral, é indicada uma combinação de drogas antirretrovirais, que deve ser ingerida diariamente, sempre no mesmo horário. Atualmente, essas medicações são bem toleradas pelo organismo e fáceis de ministrar, com poucos efeitos colaterais, como enjoo ou alteração intestinal.
Não podemos esquecer também que existem outras maneiras de infecção, como o compartilhamento de seringas por usuários de drogas, o momento do parto (transmissão vertical) e, até mesmo, uma transfusão de sangue. Portanto, todo cuidado é pouco”, afirma a sexóloga Nelly Kobayashi, da Clínica VidaBemVinda, pós-graduada em sexualidade humana pela Faculdade de Medicina da Universidade de São Paulo (USP).
Segundo ela, embora a mortalidade por conta da Aids no Brasil tenha caído 7,2%, a partir de 2014, de acordo com o Boletim Epidemiológico HIV AIDS 2017, publicado pela Secretaria de Vigilância em Saúde, principalmente devido às boas políticas públicas de saúde e assertividade dos tratamentos, muitas pessoas ainda são negligentes quando o assunto é prevenção”, ressalta a sexóloga.
Como surgem as doenças oportunistas
Geralmente, os primeiros sintomas da contaminação pelo vírus são as chamadas doenças oportunistas. Ao destruir as células de defesa, o HIV impacta diretamente na imunidade do indivíduo, abrindo caminho para que estas patologias se instalem. Dentre as mais comuns, podemos citar a pneumocistose, a toxoplasmose, o Sarcoma de Kaposi e a tuberculose.
As primeiras reações são febre persistente, tosse seca, garganta arranhada, suor noturno, rápida perda de peso, náusea, queda de energia, entre outras. Muitas vezes, as pessoas ficam anos com o vírus incubado, sem apresentar sintomas. Por isso é sempre recomendada a realização de exames periódicos.
Uma das principais novidades no tratamento da Aids é a Profilaxia Pré-Exposição (PrEP) ou pílula anti-HIV, que é distribuída pelo Ministério da Saúde desde 2017 a todas as pessoas que apresentam risco da exposição ao vírus.
Prevenção é o melhor remédio
No entanto, mesmo com a medicina em constante evolução, a prudência não deve ser descartada. Embora a eficácia da PrEP seja reconhecida cientificamente, a prevenção ainda é o melhor remédio.
Por mais que haja tratamento, a pessoa portadora de HIV terá que conviver com o vírus para sempre, é uma mudança de vida, uma vez que o tratamento deve ser seguido de forma rigorosa.
“Acredito que qualquer médico de qualquer especialidade deveria sugerir aos seus pacientes a realização de teste para HIV, assim como testes para diagnóstico das outras DSTs. O diagnóstico precoce da infecção pelo HIV e o tratamento resultando na negativação da carga viral evitaria a disseminação da doença, servindo e atuando, portanto, como uma forma de prevenção”, afirma Cibele Fonseca, infectologista da Central Nacional Unimed.
Risco maior de pneumonia entre pessoas com Aids
Pacientes com condições clínicas que comprometem o sistema imunológico, como é o caso da infecção pelo vírus HIV, apresentam um risco aumentado de apresentar pneumonia e doenças pneumocócicas invasivas, na comparação com indivíduos saudáveis. No mundo, a pneumonia é uma das principais causas de hospitalização e mortes.
Em portadores de HIV, a diminuição da capacidade das células de defesa provocada pelo vírus faz com que o paciente apresente um risco de contrair pneumonia até 100 vezes maior em relação a pessoas sem essa condição. “Este momento, quando nos aproximamos do Dia Mundial da Luta Contra a AIDS, em 1º de dezembro, é uma oportunidade importante de lembrar que a pneumonia é uma complicação grave e que pode ser prevenida nesses pacientes”, diz o diretor médico da Pfizer, Eurico Correia.
Pacientes oncológicos representam outro grupo suscetível à pneumonia, uma vez que o sistema imune pode ser enfraquecido pelo próprio câncer e, também, pelos tratamentos à base de quimioterapia ou radioterapia, que afetam as células de defesa. Também devem receber atenção especial indivíduos que utilizam imunossupressores, como as medicações usadas para evitar a rejeição em transplantados, por exemplo.
O paciente de risco precisa receber um cuidado integral e multidisciplinar, que não deve se limitar a uma única especialidade e, sim, contemplar diferentes abordagens, entre elas as estratégias de imunização”, complementa Correia.
Pneumonia
A pneumonia é uma doença respiratória provocada por bactérias, vírus ou fungos. E três a cada 10 casos diagnosticados estão associados à bactéria pneumococo. Portanto, a vacinação contra esse agente é de grande importância, especialmente para os pacientes de risco, e está bem estabelecida nos calendários vacinais do Brasil e do mundo.
Entre as vacinas que podem imunizar esses pacientes contra as pneumonias pneumocócicas está a Prevenar 13, da Pfizer, a única que oferece proteção contra a pneumonia bacteriana causada pelos 13 sorotipos de pneumococo mais prevalentes em todo o mundo:1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F e 23F. Trata-se, ainda, da única vacina pneumocócica conjugada licenciada para todas as idades no Brasil, a partir dos 2 meses de vida.
Da Redação, com Assessorias