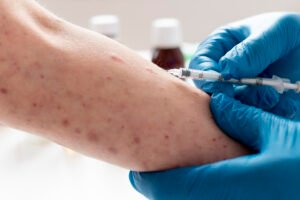
O cenário epidemiológico da Mpox no Brasil apresenta uma curva de crescimento neste início de ano. Dados atualizados pelo Ministério da Saúde na última segunda-feira (9) revelam que o país atingiu a marca de 140 casos confirmados em 2026. O estado de São Paulo concentra a maior parte das notificações (93), seguido pelo Rio de Janeiro (18) e Rondônia (11). Além das confirmações, as autoridades monitoram 539 casos suspeitos.
A preocupação das autoridades sanitárias, que já vinha sendo acompanhada em nossas matérias anteriores sobre o balanço de casos no país, ganhou um novo componente: a confirmação, na região metropolitana de São Paulo, do primeiro caso da nova cepa 1b no Brasil.
A paciente, de 29 anos, contraiu o vírus após contato com um familiar vindo do Congo, reforçando a necessidade de vigilância ativa, embora os quadros registrados no país até agora permaneçam, em sua maioria, leves a moderados e sem óbitos.
Transmissão: Muito além do contato sexual
A Mpox é uma zoonose viral do gênero Orthopoxvirus. Embora o contato íntimo e sexual seja uma via importante, infectologistas alertam que a transmissão ocorre por qualquer contato direto pessoa a pessoa.
Beijo, abraço, massagem e o compartilhamento de roupas, toalhas, lençóis e talheres utilizados pela pessoa infectada são formas de contágio”, explica a infectologista Michelle Zicker, do São Cristóvão Saúde. Segundo a especialista, feridas na boca também liberam o vírus pela saliva.
Julio Onita, infectologista e coordenador do Hospital IGESP, acrescenta que a transmissão por gotículas respiratórias é possível em exposições prolongadas e próximas. “O período de incubação — tempo entre o contato e o início dos sintomas — varia de 6 a 13 dias, mas pode chegar a 21 dias”, afirma.
 Siga o canal “Vida e Ação” no WhatsApp clicando aqui.
Siga o canal “Vida e Ação” no WhatsApp clicando aqui.
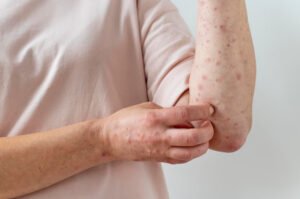
Sintomas e evolução das lesões
O principal sinal da doença é o aparecimento súbito de lesões na pele (erupções). De acordo com Vanessa Lentini, infectologista do Hospital Santa Marcelina, essas feridas podem surgir no rosto, mãos, pés, mas também em mucosas como boca, garganta, olhos e regiões genitais.
O que observar:
-
As lesões: Começam planas ou elevadas, evoluem para bolhas com líquido claro ou amarelado, formam crostas, secam e caem.
-
Sinais sistêmicos: Febre, dor de cabeça, dores musculares, calafrios, exaustão e o surgimento de ínguas (linfonodos inchados) no pescoço, axilas ou virilha.
Importante: A pessoa infectada transmite o vírus desde o início dos sintomas até que a última crosta caia e uma nova camada de pele esteja totalmente formada.
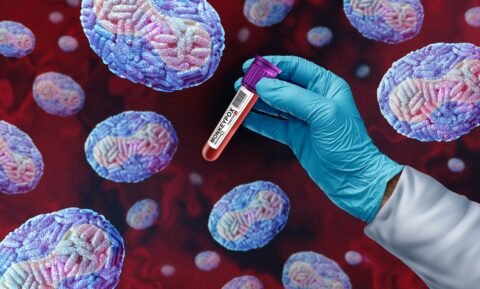
Diagnóstico, tratamento e isolamento
O diagnóstico é essencialmente laboratorial, realizado via teste molecular (PCR) ou sequenciamento genético a partir da secreção das lesões ou das crostas.
Como tratar: Não há um medicamento específico aprovado exclusivamente para a Mpox para todos os casos. O foco é o suporte clínico:
-
Hidratação e repouso: Essenciais para a recuperação.
-
Cuidado com as feridas: Devem ser mantidas limpas. “Evite tocar em feridas na boca ou nos olhos e utilize curativos úmidos para proteger as lesões”, orienta a Dra. Lentini.
-
Casos graves: Em pacientes imunossuprimidos, o uso de antivirais como o Tecovirimat pode ser indicado sob rigorosa supervisão médica.
O isolamento é a ferramenta mais eficaz para quebrar a cadeia de transmissão. O paciente deve permanecer em quarto isolado, usar máscara se houver outras pessoas no ambiente e lavar suas roupas de cama e vestimentas separadamente com água morna e detergente.
Vacinação: Quem tem direito?
A estratégia de vacinação no Brasil permanece focada em grupos de alta vulnerabilidade, conforme as diretrizes do Ministério da Saúde:
-
Pré-exposição: Pessoas vivendo com HIV/aids (com contagem de linfócitos T CD4 inferior a 200 células) e profissionais de laboratório que manipulam o vírus.
-
Pós-exposição: Pessoas que tiveram contato direto com fluidos de casos confirmados, após avaliação da vigilância epidemiológica local.
Iris Ricardo Rossin, infectologista do Idomed, ressalta que o monitoramento genômico é a chave para enfrentar o cenário de 2026. “Novas variantes exigem vigilância qualificada. O momento pede equilíbrio: evitar o alarmismo, mas manter a informação técnica e a prevenção como prioridades”, conclui.
Leia mais
Brasil monitora avanço da Mpox com 88 casos neste início de 2026
São Paulo confirma segundo caso de mpox mais agressiva e letal
Alerta da Anvisa para Mpox nos portos e aeroportos brasileiros
8 perguntas e respostas sobre a Mpox
Para ajudar você a entender os riscos e as formas de prevenção, consultamos infectologistas que detalham os principais pontos da doença.
1. O que é a Mpox e como ela é transmitida?
A Mpox é uma zoonose viral causada pelo vírus Monkeypox. Ao contrário do que muitos pensam, a transmissão não ocorre apenas por contato sexual.
-
Contato direto: O contágio principal é o contato pele a pele com lesões, erupções cutâneas ou fluidos corporais (sangue e pus).
-
Objetos contaminados: O vírus pode sobreviver em roupas, toalhas, lençóis e talheres utilizados por uma pessoa infectada.
-
Vias respiratórias: O contato próximo e prolongado pode levar à infecção por gotículas da fala ou respiração.
-
Saliva: Beijos e feridas na boca também são vias de transmissão.
2. Quais são os principais sintomas?
Segundo a infectologista Michelle Zicker, a doença costuma durar de duas a quatro semanas. Os sinais incluem:
-
O aparecimento súbito de lesões na pele (bolhas que evoluem para crostas);
-
Febre e calafrios;
-
Dor de cabeça e dores musculares;
-
Ínguas (linfonodos inchados) no pescoço, axilas ou virilha;
-
Fraqueza intensa.
3. Onde as lesões costumam aparecer?
As feridas podem ser únicas ou múltiplas. Elas surgem em qualquer parte do corpo, incluindo rosto, palmas das mãos, solas dos pés, mas também em mucosas como boca, garganta, vagina e ânus. “Algumas pessoas podem desenvolver inflamação no reto, causando dor intensa”, alerta a infectologista Vanessa Lentini.
4. Por quanto tempo uma pessoa transmite o vírus?
A transmissão ocorre desde o início dos sintomas até que todas as crostas tenham caído e uma nova camada de pele tenha se formado completamente. Esse processo geralmente leva de duas a quatro semanas.
5. Existe vacina disponível no Brasil?
Sim, mas a estratégia do Ministério da Saúde é focada em grupos de maior risco para formas graves. Isso inclui pessoas vivendo com HIV/Aids (com contagem de CD4 inferior a 200) e profissionais de laboratório que manipulam o vírus. Há também a vacinação pós-exposição para quem teve contato direto com fluidos de casos confirmados, sob avaliação médica.
6. Como é feito o tratamento?
Atualmente, não há um medicamento aprovado especificamente para todos os casos de Mpox. O tratamento é de suporte clínico:
-
Alívio de sintomas: Remédios para dor e febre;
-
Cuidados com as lesões: Mantê-las limpas e secas (ou protegidas com curativos úmidos);
-
Hidratação e repouso: Fundamentais para a recuperação espontânea. Casos graves em imunossuprimidos podem exigir o antiviral Tecovirimat, usado sob supervisão hospitalar.
7. O que fazer se eu suspeitar que estou com Mpox?
O primeiro passo é o isolamento imediato. Não compartilhe objetos pessoais e procure uma unidade de saúde para realizar o exame laboratorial (PCR), que é feito a partir da secreção das lesões. No Rio de Janeiro, o portal Monitora RJ oferece orientações específicas para a população local.
8. Qual o risco das novas variantes, como a cepa 1b?
O infectologista Iris Ricardo Rossin explica que o surgimento de variantes é um processo natural de evolução viral. “Isso não significa automaticamente maior gravidade, mas exige vigilância qualificada e sequenciamento genômico para entender a dinâmica do vírus”, afirma. A atenção deve ser redobrada em viagens para áreas endêmicas ou contato com pessoas vindas dessas regiões.
Com Assessorias



 Siga o canal “Vida e Ação” no WhatsApp clicando
Siga o canal “Vida e Ação” no WhatsApp clicando